Les punaises de lit, ces parasites nocturnes qui se nourrissent exclusivement de sang humain, connaissent une recrudescence spectaculaire dans les environnements urbains. Chaque nuit, des milliers de personnes se réveillent avec des traces rouges inexpliquées sur la peau, sans toujours faire le lien avec ces insectes discrets. Ces lésions cutanées, caractérisées par une disposition particulière et des démangeaisons intenses, constituent souvent le premier signal d’une infestation en cours. Contrairement à d’autres piqûres d’insectes, celles des punaises de lit suivent des schémas reconnaissables qui permettent un diagnostic précoce. La salive anesthésiante injectée par l’insecte lors de son repas sanguin provoque des réactions cutanées variables selon les individus, allant du simple bouton discret aux plaques inflammatoires étendues. Comprendre ces manifestations devient essentiel dans un contexte où les infestations touchent désormais tous les types d’habitats, des logements privés aux établissements hôteliers, en passant par les structures collectives. La capacité à identifier rapidement les signes cutanés et environnementaux permet d’agir avant que la prolifération n’atteigne un stade critique, limitant ainsi les désagréments physiques et psychologiques associés à la présence de ces parasites.
En bref :
- Les piqûres de punaises de lit apparaissent sous forme de papules rouges de 5 mm à 2 cm, souvent alignées en groupes de 3 à 5 boutons
- Le prurit se manifeste principalement au réveil, entre 2 et 12 heures après la piqûre effective
- La disposition en ligne droite ou en grappe constitue le signe distinctif majeur par rapport aux autres insectes piqueurs
- Les zones découvertes du corps pendant le sommeil (bras, dos, jambes, cou) sont les plus touchées
- Sur les peaux foncées, les lésions peuvent apparaître brunâtres ou violacées plutôt que rouges
- Les réactions varient considérablement selon la sensibilité immunitaire individuelle, certaines personnes ne présentant aucun symptôme
- Des indices environnementaux (taches noires, traînées de sang, peaux de mue) doivent être recherchés pour confirmer l’infestation
- La surinfection par grattage constitue la principale complication nécessitant une prise en charge médicale
Anatomie clinique d’une piqûre : déchiffrer les signaux cutanés
L’observation méthodique des lésions cutanées révèle des caractéristiques précises qui permettent d’établir un diagnostic différentiel solide. Chaque piqûre raconte l’histoire d’un contact nocturne entre la peau humaine et un parasite hématophage dont le mode opératoire laisse des traces reconnaissables. La formation d’une papule érythémateuse arrondie, légèrement surélevée, constitue la manifestation initiale. Cette élévation cutanée mesure généralement entre 5 millimètres et 2 centimètres selon les données de l’Assurance maladie, avec une texture ferme au toucher qui la distingue des simples rougeurs superficielles.
Le centre de la lésion présente fréquemment un point hémorragique microscopique ou une vésicule translucide remplie de liquide clair. Cette particularité anatomique résulte de la perforation capillaire provoquée par l’appareil buccal de l’insecte lors du prélèvement sanguin. Contrairement aux morsures d’autres arthropodes, la punaise de lit injecte simultanément des substances anticoagulantes et anesthésiantes qui modifient localement la réponse vasculaire. Cette injection explique pourquoi la douleur reste absente pendant l’acte même, permettant à l’insecte de prolonger son repas sans provoquer de réflexe de défense chez sa victime endormie.
La chronologie d’apparition suit un schéma prévisible mais variable selon l’exposition antérieure. Lors d’une première infestation, l’organisme peut ne développer aucune réaction visible pendant dix à quatorze jours, période nécessaire à la sensibilisation immunologique. Cette latence trompeuse conduit souvent à sous-estimer la durée réelle de l’infestation. En revanche, chez les personnes déjà exposées, les papules émergent dans un délai de deux à douze heures, parfois même quasi immédiatement après le contact nocturne. Cette accélération de la réponse cutanée témoigne d’une mémoire immunitaire active qui reconnaît rapidement les antigènes salivaires étrangers.
| Caractéristique | Description clinique | Particularité diagnostique |
|---|---|---|
| Forme | Papule arrondie en relief | Contours nets et réguliers |
| Taille moyenne | 5 mm à 2 cm de diamètre | Variation selon intensité réactionnelle |
| Couleur typique | Rouge érythémateux à rosé | Brunâtre sur phototypes foncés |
| Centre de la lésion | Point hémorragique ou vésicule | Signature spécifique de l’injection salivaire |
| Texture | Ferme au toucher | Rarement douloureuse sans surinfection |
| Durée évolutive | 7 à 10 jours sans complication | Prolongation possible si grattage intensif |
L’intensité du prurit constitue un élément discriminant majeur dans l’analyse symptomatologique. Environ 70 % des personnes piquées rapportent des démangeaisons significatives, tandis que 30 % ne ressentent aucune gêne particulière selon les observations cliniques référencées par les services de dermatologie. Cette hétérogénéité s’explique par les variations de réceptivité immunologique individuelle. Le grattage, bien que procurant un soulagement temporaire, aggrave considérablement l’inflammation locale en libérant des médiateurs chimiques supplémentaires et en créant des micro-lésions favorisant les complications infectieuses.
Réactions immunitaires différenciées selon les profils
La réponse organique aux piqûres de punaises de lit illustre parfaitement la diversité des systèmes immunitaires humains. Certains individus développent uniquement des manifestations cutanées mineures qui disparaissent spontanément en quelques jours, tandis que d’autres présentent des réactions inflammatoires massives nécessitant une surveillance médicale. Cette variabilité dépend principalement du niveau de sensibilisation préalable et de la production d’immunoglobulines E spécifiques aux antigènes salivaires de l’insecte.
Les manifestations graves restent heureusement exceptionnelles, représentant moins de 1 % des cas documentés. Elles incluent l’urticaire géante avec plaques œdémateuses étendues, l’œdème de Quincke affectant les paupières ou les lèvres, et dans de rarissimes situations, des réactions anaphylactiques nécessitant une intervention d’urgence. Ces tableaux cliniques sévères justifient une consultation immédiate auprès d’un professionnel de santé, particulièrement lorsque des symptômes systémiques apparaissent : malaise général, chute tensionnelle, difficultés respiratoires ou gonflement rapide des muqueuses.
Cartographie corporelle des zones d’atteinte privilégiées
La répartition anatomique des piqûres répond à une logique comportementale précise de l’insecte. Les punaises de lit, actives principalement durant les phases de sommeil profond de leur hôte, ciblent préférentiellement les surfaces cutanées exposées pendant la nuit. Cette sélectivité géographique constitue un indice diagnostique précieux qui permet d’orienter rapidement la suspicion clinique. Contrairement aux parasites qui infestent les vêtements ou les zones couvertes, ces insectes recherchent un accès direct à la vascularisation superficielle sans obstacle textile.
Les bras, particulièrement les avant-bras, figurent parmi les territoires les plus fréquemment atteints. Cette prédilection s’explique par leur exposition quasi constante chez les dormeurs portant des pyjamas courts ou des sous-vêtements légers. Le dos représente également une zone d’élection majeure, offrant une surface étendue et accessible lorsque la personne repose en position ventrale ou semi-latérale. Les jambes subissent des attaques régulières, surtout lorsque les draps sont partiellement rabattus ou lors des périodes estivales favorisant des couvertures allégées.
Le visage, bien que moins systématiquement touché, peut présenter des lésions en cas d’infestation importante ou de configuration de couchage particulière. Les piqûres faciales apparaissent souvent sur les paupières supérieures, les joues ou la zone péri-auriculaire. Le cou et la nuque constituent des cibles intermédiaires, leur atteinte dépendant largement de la position adoptée durant le sommeil et du type de literie utilisée. Dans les environnements collectifs tels que les foyers ou les établissements de soins, l’apparition simultanée de lésions sur les bras et le cou chez plusieurs occupants doit déclencher une alerte précoce et une inspection minutieuse des structures de couchage.
Spécificités des atteintes faciales : diagnostic différentiel crucial
Les manifestations sur le visage posent des défis diagnostiques particuliers en raison des nombreuses pathologies dermatologiques pouvant mimer cet aspect. L’acné inflammatoire, l’eczéma de contact, certaines éruptions virales ou les réactions allergiques présentent parfois des similitudes trompeuses. Plusieurs éléments permettent néanmoins d’orienter vers une origine parasitaire : la disposition linéaire des boutons, l’absence de contenu purulent, l’apparition exclusive au réveil, et la récurrence sur plusieurs matinées consécutives.
Un gonflement unilatéral de la paupière supérieure accompagné d’un prurit modéré à intense constitue un tableau clinique évocateur. Cette localisation résulte de la finesse cutanée périorbitaire qui facilite la détection vasculaire par l’insecte. La résolution spontanée en trois à cinq jours, sans traitement spécifique, différencie généralement ces lésions des infections bactériennes ou des pathologies inflammatoires chroniques nécessitant une prise en charge thérapeutique prolongée. L’inspection systématique du linge de lit révèle fréquemment des micro-taches hématiques confirmant l’activité parasitaire nocturne.
Reconnaissance des lésions sur phototypes foncés : adaptation diagnostique
La sémiologie cutanée classiquement enseignée repose majoritairement sur l’observation de peaux claires, créant un biais diagnostique potentiellement problématique. Sur les phototypes foncés, classés V et VI selon l’échelle de Fitzpatrick, les manifestations dermatologiques liées aux piqûres de punaises de lit présentent des particularités chromatiques qui nécessitent une adaptation du regard clinique. L’érythème rouge vif caractéristique devient moins perceptible, remplacé par des teintes brunâtres, violacées ou même quasi imperceptibles en lumière artificielle standard.
Cette modification d’aspect ne traduit nullement une différence de gravité ou d’intensité réactionnelle, mais résulte simplement de la concentration mélanineuse plus élevée masquant partiellement la vasodilatation sous-jacente. Les professionnels intervenant dans des contextes multiculturels, notamment dans les structures d’hébergement collectif ou les logements sociaux, doivent intégrer cette variabilité phénotypique dans leur protocole d’évaluation. L’examen doit alors privilégier d’autres critères diagnostiques : la palpation pour détecter le relief papuleux, l’interrogatoire précis sur les horaires d’apparition et l’intensité prurigineuse, ainsi que la recherche systématique d’indices environnementaux.
La complication post-inflammatoire spécifique aux peaux mates et noires réside dans le risque accru d’hyperpigmentation résiduelle. Même après la résolution complète de la réaction inflammatoire initiale, des macules brunâtres peuvent persister plusieurs semaines voire plusieurs mois sur les zones atteintes. Cette séquelle esthétique, bien que bénigne sur le plan médical, génère parfois une détresse psychologique significative justifiant un accompagnement dermatologique spécialisé et l’utilisation de traitements dépigmentants adaptés.
Méthodologie d’inspection adaptée aux contextes multi-ethniques
L’approche diagnostique doit intégrer une dimension culturelle et phénotypique pour garantir une détection efficace quelle que soit l’origine des personnes concernées. La formation des agents d’hygiène, des gestionnaires d’établissement et des professionnels de santé doit inclure des modules spécifiques sur la sémiologie dermatologique comparative. L’utilisation de sources lumineuses à spectre complet, plutôt que les éclairages jaunes standards, améliore significativement la visualisation des lésions sur tous les types de peau.
La documentation photographique systématique avec des dispositifs adaptés permet de suivre l’évolution des lésions et de confirmer rétrospectivement le diagnostic lorsque les signes environnementaux sont ultérieurement découverts. Cette pratique s’avère particulièrement pertinente dans les structures collectives où la traçabilité des infestations conditionne l’efficacité des mesures d’éradication et la protection des autres occupants. Les guides de reconnaissance et traitement des piqûres constituent des ressources précieuses pour standardiser les protocoles d’inspection.
Architecture des lésions : le code géométrique révélateur
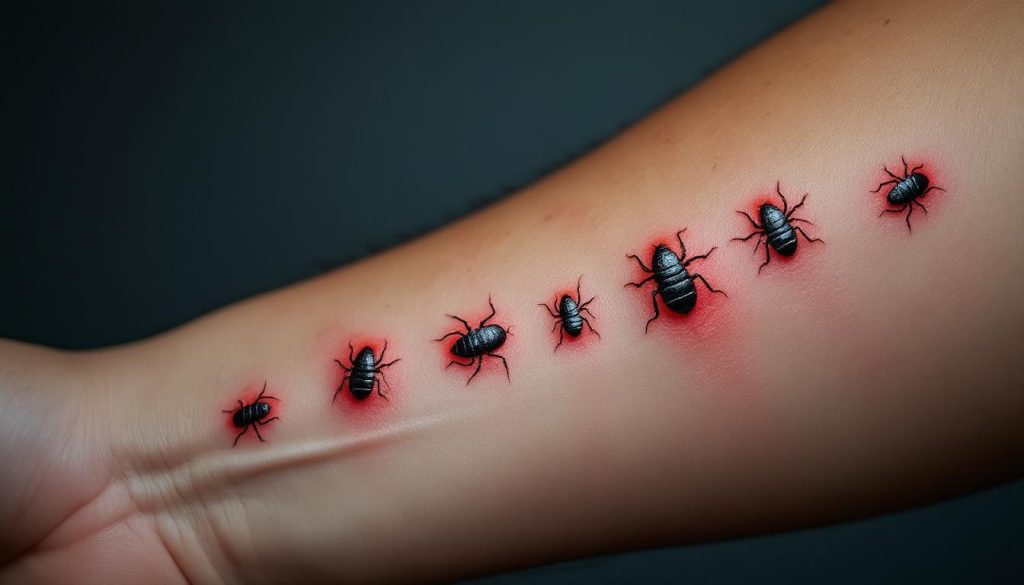
La disposition spatiale des piqûres sur la surface cutanée constitue sans doute l’élément diagnostique le plus discriminant. Contrairement aux insectes piqueurs opportunistes qui laissent des traces anarchiques, les punaises de lit suivent un comportement alimentaire méthodique générant des motifs reconnaissables. Ce pattern géométrique résulte de la stratégie de recherche vasculaire employée par l’insecte lors de son repas nocturne. Incapable de localiser immédiatement un capillaire superficiel optimal, il effectue plusieurs tentatives rapprochées, créant cette signature visuelle caractéristique.
L’alignement en ligne droite, parfois qualifié de « rang d’oignons » dans la littérature spécialisée, représente la configuration la plus typique. Trois à cinq papules érythémateuses espacées de quelques millimètres à deux centimètres jalonnent ainsi un trajet linéaire correspondant au déplacement de l’insecte sous la literie. Cette progression méthodique s’observe particulièrement sur les membres supérieurs et inférieurs où la topographie cutanée plane facilite l’exploration systématique. Sur les surfaces plus irrégulières comme le dos ou les épaules, la disposition peut adopter une forme en grappe ou en constellation, conservant néanmoins une proximité spatiale évocatrice.
Le nombre de lésions observées simultanément varie considérablement selon l’intensité de l’infestation et la durée d’exposition. Une infestation débutante génère habituellement entre trois et dix piqûres par nuit, concentrées sur une ou deux zones corporelles. À mesure que la population parasitaire croît, le nombre de lésions peut atteindre plusieurs dizaines, distribuées sur l’ensemble des surfaces exposées. Cette multiplication quantitative s’accompagne souvent d’une récurrence temporelle : les nouvelles papules apparaissent chaque matin avec une régularité inquiétante, signalant une activité parasitaire soutenue nécessitant une intervention urgente.
Temporalité d’apparition et évolution chronologique des manifestations
La cinétique d’émergence des lésions fournit des informations cruciales pour établir un diagnostic rétrospectif précis. Immédiatement après la piqûre, aucune trace visible n’apparaît sur la peau en raison de l’effet anesthésiant de la salive injectée. Cette phase silencieuse dure généralement entre deux et douze heures chez les individus déjà sensibilisés. Durant cette période de latence, les mécanismes inflammatoires se déploient progressivement au niveau dermique, orchestrant le recrutement cellulaire et la libération des médiateurs chimiques responsables du prurit et de l’érythème.
L’apparition matinale des boutons, absents la veille au soir mais bien visibles au réveil, constitue un élément anamnestique fondamental. Cette chronologie nocturne reflète le comportement strictement nycthémère des punaises de lit, actives uniquement durant les phases d’obscurité et de quiescence de leur hôte. La répétition de ce schéma sur plusieurs jours consécutifs renforce considérablement la probabilité diagnostique et justifie la mise en œuvre immédiate de mesures d’investigation environnementale. Lorsque ce pattern temporel se confirme sur deux ou trois matinées successives, l’hypothèse d’une infestation active devient quasi certaine.
Manifestations cutanées étendues : plaques, vésicules et complications réactionnelles
Au-delà des papules érythémateuses classiques, certains organismes développent des réactions inflammatoires plus étendues témoignant d’une hypersensibilité marquée aux composants salivaires injectés. Ces manifestations atypiques peuvent induire des erreurs diagnostiques si les caractéristiques spécifiques ne sont pas reconnues. Les plaques rouges diffuses, chaudes au toucher et fortement prurigineuses, résultent d’une réponse immune amplifiée impliquant une cascade inflammatoire plus complexe que la simple réaction locale habituelle.
Ces zones érythémateuses peuvent s’étendre sur plusieurs centimètres carrés, fusionnant parfois plusieurs sites de piqûres initialement distincts en une unique plaque confluente. L’œdème sous-jacent confère à ces lésions un aspect légèrement bombé et une consistance ferme à la palpation. La chaleur locale perçue traduit l’hyperactivité vasculaire et le recrutement leucocytaire massif dans le derme. Bien qu’impressionnantes visuellement, ces manifestations restent généralement bénignes et se résorbent spontanément en dix à quatorze jours sans nécessiter de traitement spécifique au-delà des mesures symptomatiques anti-prurigineuses.
L’apparition de vésicules translucides remplies de liquide clair caractérise le prurigo, forme réactionnelle observée chez les individus particulièrement sensibles. Ces bulles cutanées, dont le diamètre varie de deux à dix millimètres, se forment par décollement épidermique secondaire à l’œdème inflammatoire intense. Leur rupture spontanée ou provoquée par le grattage libère un exsudat séreux et expose une surface érosive douloureuse, vulnérable aux surinfections bactériennes. Cette évolution vésiculeuse nécessite une hygiène locale rigoureuse et parfois l’application de pansements protecteurs pour prévenir les complications infectieuses.
Urticaire et manifestations allergiques systémiques
Certains sujets prédisposés développent une urticaire généralisée dépassant largement les zones de piqûres initiales. Ces plaques œdémateuses migrantes, caractéristiques de la réaction allergique de type I médiée par les IgE, peuvent apparaître sur l’ensemble du tégument et s’accompagnent de démangeaisons particulièrement intenses. La distribution extensive et la nature fugace de ces lésions, qui évoluent et disparaissent en quelques heures pour réapparaître ailleurs, signent clairement la dimension allergique du processus.
L’œdème de Quincke, bien que rare, représente une urgence médicale potentielle nécessitant une évaluation rapide. Cette tuméfaction profonde affecte typiquement les tissus lâches du visage, particulièrement les paupières et les lèvres, créant un aspect gonflé caractéristique. L’extension possible aux muqueuses pharyngées et laryngées justifie une surveillance attentive des signes respiratoires. Les personnes présentant des antécédents allergiques documentés doivent être particulièrement vigilantes et consulter rapidement en cas d’apparition de ces symptômes après exposition supposée aux punaises de lit.
Conduite à tenir face aux complications et persistance des symptômes
La majorité des piqûres de punaises de lit évoluent favorablement sans intervention thérapeutique spécifique, se résolvant spontanément en sept à dix jours. Cependant, certaines situations cliniques requièrent une attention médicale particulière et justifient une prise en charge active. La persistance des lésions au-delà de deux semaines, particulièrement si elles s’accompagnent d’une intensification de la symptomatologie locale, doit systématiquement alerter sur une possible complication nécessitant une évaluation professionnelle.
La surinfection bactérienne constitue la complication la plus fréquente, résultant directement du grattage répété qui brise la barrière épidermique protectrice. Les ongles, véritables réservoirs microbiens, introduisent des staphylocoques dorés ou des streptocoques dans les micro-lésions créées par le prurit irrépressible. L’apparition de croûtes jaunâtres épaisses, l’extension de la rougeur périphérique, l’apparition de douleur pulsatile ou la présence de suintement purulent signalent l’installation d’un impétigo ou d’une folliculite nécessitant un traitement antibiotique local, voire systémique selon l’étendue et la sévérité.
Les signes systémiques accompagnant les lésions cutanées justifient une consultation médicale urgente. L’apparition de fièvre, même modérée, associée aux piqûres évoque une dissémination bactérienne ou une réaction inflammatoire généralisée dépassant la simple atteinte locale. Un malaise général, des frissons, ou une asthénie marquée doivent être pris au sérieux et motivent une évaluation clinique complète. Selon les recommandations sanitaires nationales, l’abstention de grattage représente la mesure préventive fondamentale pour limiter ces risques évolutifs défavorables.
| Signe d’alerte | Signification clinique | Action recommandée |
|---|---|---|
| Croûtes épaisses jaunâtres | Surinfection bactérienne probable | Consultation médicale sous 48h |
| Extension de la rougeur | Cellulite ou lymphangite | Évaluation médicale rapide |
| Douleur pulsatile | Abcédation possible | Consultation urgente |
| Fièvre supérieure à 38°C | Infection systémique potentielle | Avis médical immédiat |
| Gonflement facial rapide | Œdème de Quincke | Urgence médicale |
| Lésions persistant au-delà de 14 jours | Évolution atypique ou diagnostic différentiel | Consultation dermatologique |
Diagnostic différentiel : écarter les autres pathologies cutanées
La similitude clinique entre les piqûres de punaises de lit et d’autres affections dermatologiques impose parfois une démarche diagnostique différentielle rigoureuse. La gale, causée par le sarcopte Sarcoptes scabiei, présente des lésions prurigineuses nocturnes pouvant induire une confusion initiale. Toutefois, la distribution anatomique spécifique de la gale (espaces interdigitaux, poignets, ombilic, organes génitaux) et la présence de sillons caractéristiques permettent généralement la distinction. L’examen dermatoscopique ou le prélèvement parasitologique confirment le diagnostic en cas de doute persistant.
L’eczéma de contact et certaines dermites allergiques peuvent également mimer l’aspect des réactions aux piqûres, particulièrement lorsqu’elles adoptent une distribution linéaire ou géométrique liée au contact avec un allergène. La chronologie d’apparition, l’absence de récurrence nocturne spécifique, et la corrélation avec une exposition identifiable orientent vers ces diagnostics alternatifs. Les éruptions virales, notamment l’herpès ou certaines manifestations du zona, nécessitent parfois une consultation spécialisée pour établir formellement la distinction, d’autant que certaines peuvent s’accompagner de vésicules similaires au prurigo observé dans les réactions sévères aux punaises de lit.
Stratégies thérapeutiques et mesures de soulagement symptomatique
La prise en charge des manifestations cutanées liées aux piqûres de punaises de lit repose essentiellement sur des mesures symptomatiques visant à contrôler le prurit et prévenir les complications. L’abstention thérapeutique active, accompagnée d’une simple surveillance, suffit dans la majorité des cas où les lésions restent limitées et peu symptomatiques. Cependant, lorsque les démangeaisons perturbent significativement le sommeil ou la qualité de vie quotidienne, plusieurs options thérapeutiques peuvent être envisagées selon un gradient d’intensité adapté à la sévérité des symptômes.
L’application locale de dermocorticoïdes de puissance modérée constitue le traitement de première ligne pour les réactions inflammatoires marquées. Ces topiques réduisent efficacement l’érythème, l’œdème et surtout le prurit en inhibant la cascade inflammatoire locale. Une application biquotidienne pendant cinq à sept jours suffit généralement à obtenir une amélioration significative. Les formulations en crème conviennent mieux aux lésions suintantes ou vésiculeuses, tandis que les pommades s’avèrent plus appropriées pour les lésions sèches ou lichénifiées par grattage chronique. L’utilisation doit rester limitée dans le temps pour éviter les effets secondaires cutanés associés aux corticoïdes topiques prolongés.
Les antihistaminiques oraux de deuxième génération offrent une alternative systémique particulièrement pertinente lorsque le prurit affecte de multiples zones corporelles ou perturbe le sommeil. Ces molécules bloquent les récepteurs H1 de l’histamine, principal médiateur de la démangeaison, procurant un soulagement global sans les effets sédatifs marqués des antihistaminiques de première génération. Une prise vespérale favorise le repos nocturne tout en contrôlant la symptomatologie prurigineuse. Leur innocuité et leur disponibilité en vente libre facilitent l’accès à ce traitement symptomatique efficace.
- Nettoyage antiseptique quotidien des lésions avec une solution douce non irritante pour prévenir la surinfection
- Application de compresses froides durant 10 à 15 minutes plusieurs fois par jour pour réduire l’inflammation et apaiser temporairement le prurit
- Ongles coupés courts pour limiter les dégâts cutanés en cas de grattage involontaire, particulièrement durant le sommeil
- Vêtements amples en fibres naturelles pour éviter les frottements irritants sur les zones atteintes
- Émollients hydratants appliqués régulièrement pour restaurer la barrière cutanée et réduire la sécheresse aggravant le prurit
- Évitement des douches très chaudes qui exacerbent les démangeaisons par effet vasodilatateur
Approches complémentaires et remèdes naturels
Parallèlement aux traitements conventionnels, diverses approches complémentaires peuvent apporter un soulagement additionnel, particulièrement pour les personnes préférant limiter l’utilisation de médicaments. L’application de gel d’aloe vera, reconnu pour ses propriétés apaisantes et anti-inflammatoires naturelles, procure souvent un soulagement temporaire du prurit tout en favorisant la cicatrisation cutanée. Les huiles essentielles de lavande vraie ou de camomille, diluées dans une huile végétale support, possèdent des vertus calmantes et antiprurigineuses documentées, bien que leur efficacité varie considérablement selon les individus.
Les cataplasmes à base de bicarbonate de soude mélangé à de l’eau pour former une pâte épaisse, appliqués sur les lésions pendant quinze à vingt minutes, neutralisent localement l’acidité inflammatoire et procurent un effet rafraîchissant apaisant. Le miel médical, doté de propriétés antibactériennes et cicatrisantes, peut être utilisé en application locale sur les lésions ouvertes ou suintantes pour prévenir l’infection tout en accélérant la réparation tissulaire. Ces approches naturelles, bien que généralement sûres, ne remplacent pas l’avis médical en cas de complications ou d’évolution défavorable des lésions.
Indices environnementaux confirmant l’infestation parasitaire
L’observation de lésions cutanées évocatrices ne suffit jamais à établir définitivement le diagnostic d’infestation par punaises de lit. La confirmation repose impérativement sur la découverte de preuves environnementales tangibles attestant de la présence effective de ces parasites dans l’habitat. Cette double vérification, cutanée et environnementale, évite les diagnostics erronés et permet d’orienter correctement les mesures d’éradication. L’inspection méthodique de l’environnement de couchage constitue donc une étape absolument indispensable dès l’apparition de symptômes suspects.
Les excréments de punaises de lit, apparaissant sous forme de minuscules taches noires de un à deux millimètres de diamètre, représentent l’indice le plus fréquemment détecté lors des inspections initiales. Ces déjections sombres, composées de sang digéré, se concentrent particulièrement dans les coutures des matelas, les plis des draps, les lattes du sommier et les interstices du cadre de lit. Leur aspect ponctiforme et leur couleur noire caractéristique les distinguent des simples salissures. Lorsqu’on les frotte avec un chiffon humide, elles produisent une trainée brunâtre confirmant leur nature organique sanguine.
Les traces hématiques constituent un autre signe révélateur fréquemment observé sur les draps blancs ou clairs. Ces petites taches rougeâtres résultent de l’écrasement involontaire d’une punaise gorgée de sang durant les mouvements nocturnes du dormeur. Leur distribution aléatoire sur la literie, sans corrélation avec une blessure cutanée visible, oriente fortement vers une origine parasitaire. La découverte simultanée de plusieurs types d’indices – excréments, traces sanguines et peaux de mue – renforce considérablement la certitude diagnostique et justifie la mise en œuvre immédiate de protocoles d’éradication professionnels.
Détection visuelle des parasites et de leurs traces biologiques
L’observation directe d’un spécimen adulte de Cimex lectularius établit évidemment la preuve irréfutable de l’infestation. Ces insectes ovales, aplatis dorso-ventralement, mesurent entre quatre et sept millimètres à l’état adulte et présentent une coloration brun-rougeâtre caractéristique. Leur forme aplatie leur permet de se dissimuler dans des fentes étroites d’à peine un millimtre d’épaisseur, expliquant la difficulté de leur détection lors des inspections superficielles. Les zones de prédilection incluent les coutures et capitons des matelas, les fissures du bois de lit, l’arrière des têtes de lit, les plinthes décollées et les boîtiers électriques muraux.
Les exuvies, peaux de mue translucides abandonnées lors des cinq stades larvaires successifs, jonchent fréquemment les recoins abritant les harborages. Ces enveloppes chitineuses vides, de couleur claire tirant sur le beige translucide, conservent la forme générale de l’insecte tout en étant totalement plates et fragiles. Leur accumulation progressive au fil des cycles reproductifs crée parfois des amas visibles à l’œil nu dans les anfractuosités préférentielles. La présence simultanée d’exuvies de tailles différentes témoigne d’une population établie comportant plusieurs générations coexistantes, signalant une infestation déjà bien développée nécessitant une intervention urgente et coordonnée. Pour en savoir davantage sur les caractéristiques spécifiques des piqûres, des ressources spécialisées permettent d’approfondir le diagnostic.
Axes de prévention et mesures de protection individuelle
La prévention des piqûres de punaises de lit repose sur une double stratégie combinant vigilance environnementale et mesures de protection personnelle. Contrairement à d’autres parasites dont la prévention dépend essentiellement de l’hygiène corporelle, les punaises de lit infestent indifféremment tous types d’habitats indépendamment du niveau de propreté. Cette caractéristique impose une approche préventive centrée sur la détection précoce et le contrôle de l’environnement plutôt que sur des modifications comportementales individuelles.
L’inspection systématique des hébergements temporaires constitue le premier rempart préventif, particulièrement pertinent pour les voyageurs fréquents. Avant d’investir une chambre d’hôtel ou un logement de location, un examen minutieux du matelas, du sommier et de la tête de lit permet de détecter d’éventuels signes d’infestation. Cette vérification rapide de cinq minutes, concentrée sur les coutures et les interstices, peut éviter le transport involontaire de parasites vers son domicile. Le maintien des bagages sur des supports métalliques plutôt que directement sur le sol ou le lit réduit significativement le risque de contamination accidentelle.
L’utilisation de housses anti-punaises hermétiques pour matelas et oreillers crée une barrière physique infranchissable protégeant durablement la literie. Ces enveloppes tissées avec un maillage inférieur à dix micromètres empêchent tout passage d’insectes tout en préservant la respirabilité nécessaire au confort. Leur installation préventive dans les zones à risque élevé – résidences étudiantes, foyers collectifs, hôtels fréquemment occupés – s’avère particulièrement pertinente. Le traitement thermique régulier du linge de lit par lavage à 60°C minimum suivi d’un séchage en machine élimine efficacement tous les stades parasitaires potentiellement présents.
Protocoles d’action post-voyage et gestion du risque d’introduction
Le retour de voyage constitue une période critique justifiant des mesures préventives spécifiques pour éviter l’introduction de punaises de lit au domicile. L’inspection minutieuse des bagages avant leur entrée dans les pièces de vie représente la première étape indispensable. Cette vérification s’effectue idéalement dans une zone facilement nettoyable comme une salle de bain ou un garage, permettant de contenir d’éventuels spécimens vagabonds. Les valises doivent être soigneusement examinées, particulièrement les coutures, poches et compartiments rigides où les insectes trouvent refuge.
Le traitement thermique systématique de l’ensemble des vêtements et textiles transportés, qu’ils aient été portés ou non, constitue une mesure radicale mais efficace. Le passage en machine à laver suivi d’un séchage à haute température durant au moins trente minutes garantit l’élimination de tous les stades parasitaires. Pour les articles non lavables, le confinement dans des sacs plastiques hermétiques durant plusieurs semaines provoque la mort des punaises par inanition, bien que cette méthode passive nécessite patience et rigueur. La vigilance post-voyage, maintenue durant les deux à trois semaines suivant le retour, permet de détecter précocement toute introduction malgré les précautions initiales et d’intervenir rapidement avant l’établissement d’une population reproductive.
Comment différencier une piqûre de punaise de lit d’une piqûre de moustique ?
Les piqûres de punaises de lit se distinguent par leur disposition caractéristique en ligne ou en grappe de 3 à 5 boutons alignés, alors que les piqûres de moustiques apparaissent isolément de manière aléatoire. Les lésions de punaises présentent souvent un point hémorragique central et se manifestent principalement au réveil, tandis que les piqûres de moustiques gonflent rapidement après l’exposition et peuvent survenir à tout moment de la journée. L’apparition récurrente sur plusieurs matinées consécutives oriente fortement vers les punaises de lit.
Les piqûres de punaises de lit nécessitent-elles systématiquement un traitement médical ?
Dans la grande majorité des cas, les piqûres de punaises de lit guérissent spontanément en 7 à 10 jours sans nécessiter de traitement médical spécifique. Une consultation devient nécessaire lorsque les lésions persistent au-delà de deux semaines, présentent des signes de surinfection (croûtes jaunâtres, extension de la rougeur, suintement purulent), s’accompagnent de fièvre ou provoquent des réactions allergiques sévères comme un œdème de Quincke. Le grattage intensif augmente le risque de complications justifiant parfois l’utilisation d’antihistaminiques ou de dermocorticoïdes.
Peut-on avoir des punaises de lit sans présenter de piqûres visibles ?
Environ 30 % des personnes exposées aux punaises de lit ne développent aucune réaction cutanée visible malgré les piqûres répétées. Cette absence de symptômes s’explique par une tolérance immunologique variable selon les individus et peut retarder considérablement la détection de l’infestation. Lors d’une première exposition, le délai de sensibilisation peut atteindre 10 à 14 jours avant l’apparition des premières lésions. L’absence de réaction cutanée ne signifie donc nullement l’absence d’infestation, d’où l’importance de rechercher systématiquement les indices environnementaux comme les taches noires ou les traces de sang.
Combien de temps après une piqûre les boutons apparaissent-ils ?
Le délai d’apparition des lésions varie considérablement selon le statut immunitaire de la personne. Chez les individus déjà sensibilisés par des expositions antérieures, les papules peuvent émerger entre 2 et 12 heures après la piqûre, expliquant leur découverte typique au réveil. Lors d’une première infestation, l’organisme nécessite une période de sensibilisation de 10 à 14 jours avant de développer une réponse inflammatoire visible. Cette latence immunologique explique pourquoi certaines personnes découvrent soudainement des lésions alors que l’infestation était présente depuis plusieurs semaines.
Les punaises de lit peuvent-elles transmettre des maladies par leurs piqûres ?
Contrairement à d’autres insectes hématophages comme les moustiques ou les tiques, les punaises de lit ne sont pas reconnues comme vecteurs de maladies infectieuses chez l’humain malgré les nombreuses études menées sur cette question. Aucune transmission documentée de pathogènes viraux, bactériens ou parasitaires n’a été formellement établie en conditions réelles d’infestation. Les principaux risques sanitaires associés aux punaises de lit concernent les réactions cutanées locales, les surinfections bactériennes secondaires au grattage, et l’impact psychologique significatif généré par l’infestation prolongée incluant anxiété, troubles du sommeil et isolement social.